W niektórych przypadkach trudne jest odróżnienie, która z patologii jest dominująca lub pierwotna. Dlatego bardzo ważne jest zrozumienie samego zjawiska jak i jego systematyki. W tym opracowaniu odnosić mowa będzie jedynie o niestabilności stawu skokowego górnego, choć pamiętać należy, że przyczyną objawów w/w patologii może być również staw skokowy dolny.
Jest kilka podziałów niestabilności z których każdy jest wskazówką dla terapeuty jak prowadzić pacjenta i jakie jest dla niego rokowanie. Jednym z nich jest podział na niestabilność boczną i przyśrodkową. Pierwsza z nich jest powikłaniem typowego skręcenia kostki w mechanizmie inwersyjnym. Uraz taki jest powszechny i stanowi najczęstszą przyczynę nagłych urazowych interwencji lekarskich. W większości przypadków dotyczy osób młodych (około 20 r.ż.) aktywnie uprawiających sporty. Mimo, że uraz pojawia się w relatywnie młodym wieku powikłanie jakim jest niestabilność nie musi rozwinąć się objawowo od razu. Żeby to zrozumieć trzeba zdefiniować co to jest niestabilność.
Według jednej z definicji jest to zwiększona ruchomość stawu, w wyniku której pojawiają się objawy pochodzące ze stawu (t.j. ból, uciekanie, wrażenie/rzeczywiste podwichnięcia, obrzęki, powtarzające się zwichnięcia i inne). Uszkodzenie więzadeł, bądź powierzchni stawowej początkowo powoduje jedynie zwiększenie ruchomości, co samo z siebie nie musi dawać jeszcze objawów. Przykładem może być grupa osób mająca wrodzoną wiotkość kolagenową, u których obserwujemy zwiększoną ruchomość w stawach bez żadnych objawów niestabilności. Sytuacja ta ulega zmianie jeśli do zwiększonego zakresu dołączą się w/w objawy.
Inną formą klasyfikacji niestabilności jest podział na niestabilność funkcjonalną i mechaniczną. Pierwsza z nich jest patologią, w której istnieją subiektywne objawy niestabilności (pacjent je opisuje, odczuwa), ale nie można jej wykazać obiektywnie (badania obrazowe, testy kliniczne). Mechaniczna znów bazuje na ocenie testów oraz badań obrazowych, ale nie zawsze musi być symptomatyczna. Między pierwszym, a drugim typem nie ma związku przyczynowo-skutkowego. Niemniej jednak wiedza, z którym typem mamy do czynienia jest istotnym czynnikiem prognostycznym.
Jeśli bowiem pacjent ma objawy niestabilności, ale w badaniach nie można wykazać jej obecności oznacza to, że dolegliwości są raczej zaburzeniem kontroli nerwowo-mięśniowej. Jest to dobre rokowanie dla pacjenta w kontekście leczenia zachowawczego. Jeśli natomiast można wykazać obecność niestabilności funkcjonalnej jak i mechanicznej trzeba liczyć się z koniecznością interwencji chirurgicznej.
Do typowych objawów niestabilności zalicza się:
- uciekanie kostki (chwilowa utrata kontroli)
- ból (najczęściej po stronie przednio bocznej)
- niepewność podczas wykonywania aktywności fizycznej (obawa przed zwichnięciem)
- nawracające obrzęki (podrażnienia błony maziowej)
- wielokrotne skręcenia (konsekwencja braku kontroli i zwiększonego zakresu ruchu)
- ograniczenie ruchomości (w wyniku przemieszczenia kości piszczelowej względem bloczka kości skokowej)
- blokowanie (brak kongruencji powierzchni stawowych)
- zapalenia pochewek ścięgnistych mieśni (wtórne, przeciążeniowe)
Warto pamiętać, że część z tych objawów pokrywa się z symptomami innych patologii okolicy stopy(zespół zatoki stępu, choroba zwyrodnieniowa stawu skokowego). Zwykle mają one również charakter wtórny do urazu i nierzadko współtowarzyszą niestabilności. W celu wykrycia niestabilności mechanicznej wykonuje się serię testów oraz badań. Najważniejszymi z nich są:
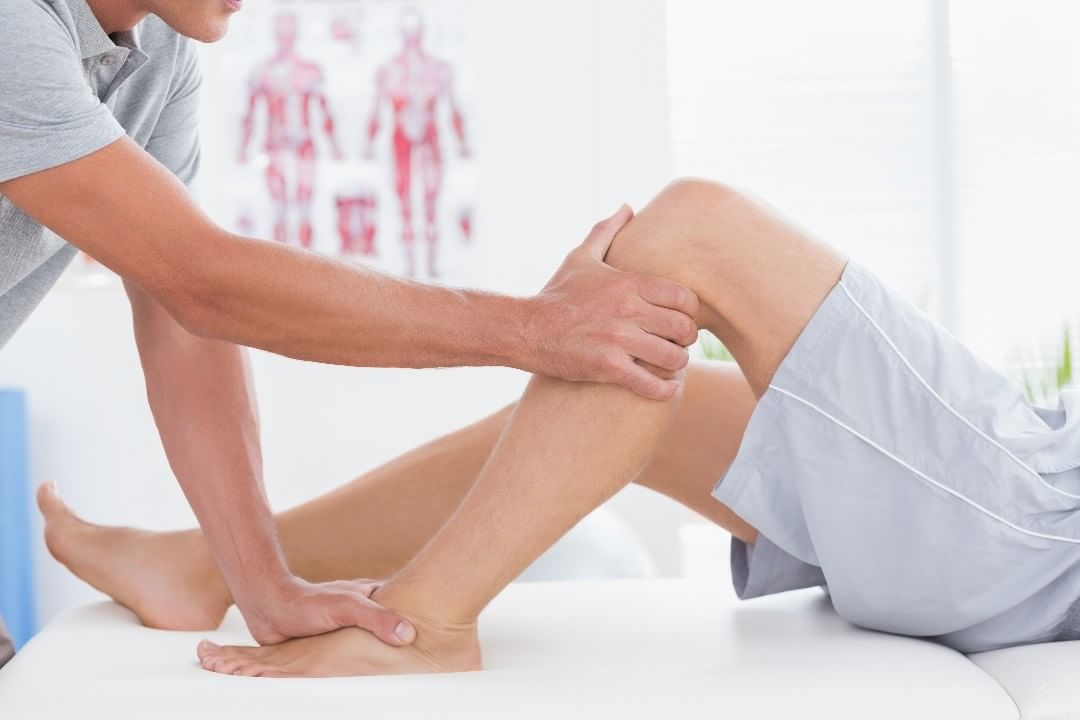
- test szuflady przedniej
- test rotacji kości skokowej (tallar tilt)
- wykluczenie obecności wrodzonych i nabytych zaburzeń ustawienia osi kończyny dolnej , stopy (szpotawe ustawienie pięty, piszczel szpotawa)
- badanie wiotkości kolagenowej
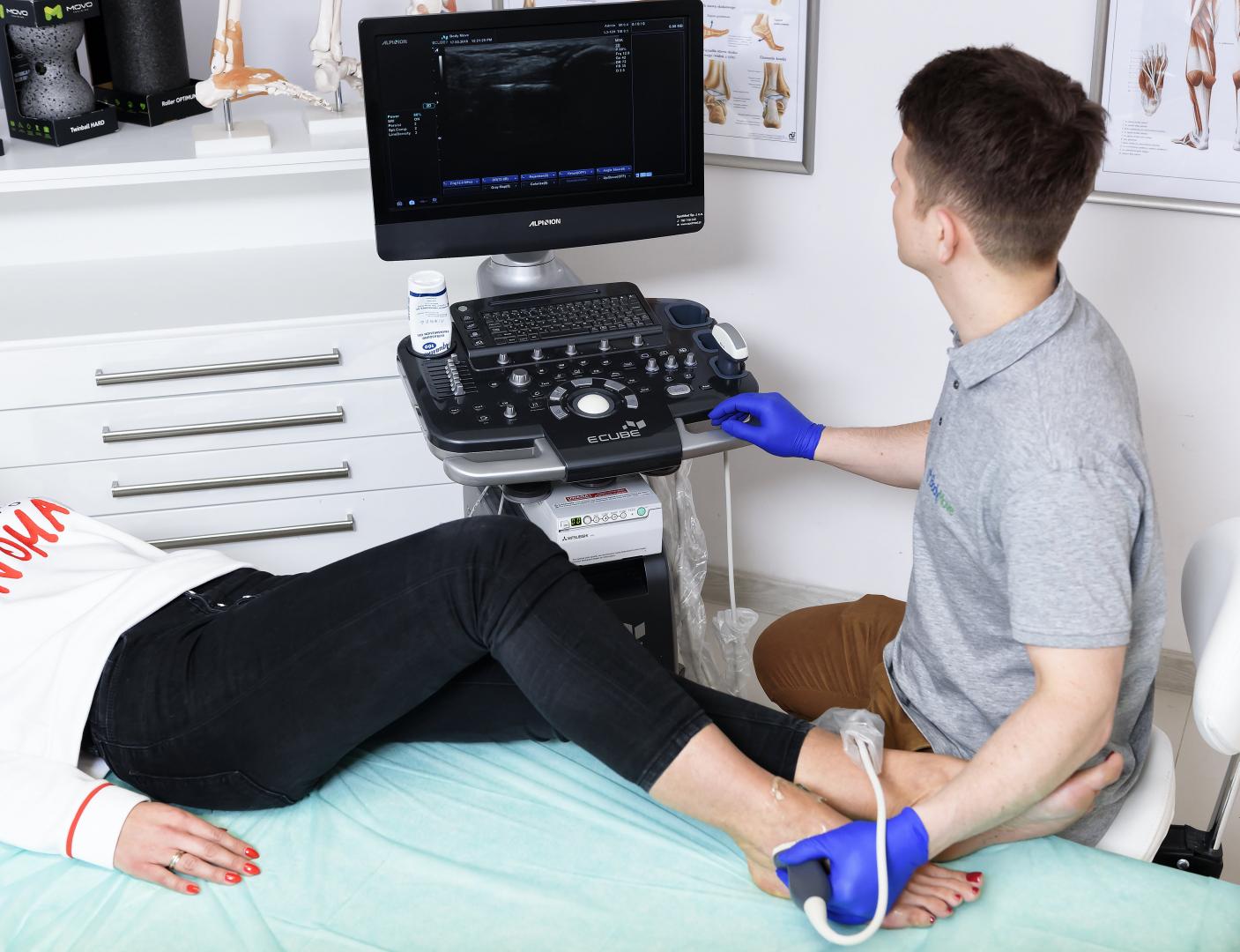
Dodatkowo wykonuje się test szuflady przedniej oraz” tallar tilt” pod kontrolą RTG. Przekroczenie wartości 10-ciu stopni bez odniesienia do drugiej kończyny, lub 3 stopni w odniesieniu do niej w pierwszym z testów świadczy o obecności niestabilności mechanicznej. Drugi z nich jest dodatni przy przekroczeniu wartości 10-ciu stopni.
Jak już wcześniej wspomniano, niezależnie od niestabilności mechanicznej u pacjenta może być obecna również niestabilność funkcjonalna. Według aktualnych badań na jej pojawienie się mają wpływ następujące czynniki:
- osłabienie mięśni
- upośledzenie kontroli nerwowo-mięśniowej
- zaburzenia posturalne
- wydłużenie czasu reakcji mięśniowej
- osłabiona propriorecepcja
- wiotkość więzadłowa
- przyczyny mechaniczne
Wykazano, że najczęściej wykrywanym upośledzeniem u osób z przewlekłą niestabilnością jest zaburzenie równowagi i kontroli posturalnej. Jest to wyraźne wskazanie kierunku prowadzenia terapii zarówno zachowawczej jak i pooperacyjnej. Mechanizmy kontroli w/w funkcji zależne są od informacji wzrokowej, błędnikowej oraz somatosensorycznej i we wszystkich trzech strefach powinny być ćwiczone.